Startseite - Kliniken & Zentren - Zentrum für Palliativmedizin
Zentrum für Palliativmedizin
Lebensqualität verbessern: Palliativmedizin oder auch Palliative Care meint die ganzheitliche Behandlung von Menschen mit einer nicht heilbaren und fortgeschrittenen Erkrankung mit begrenzter Lebenserwartung. Das Ziel ist die Linderung von belastenden Symptomen wie z.B. Schmerzen, Atemnot, Übelkeit und Angst. Im Mittelpunkt der Arbeit stehen die individuelle Lebensqualität und die körperlichen, seelischen, sozialen und spirituellen Bedürfnisse.
Gemeinsam helfen: Wir behandeln Patienten mit Erkrankungen in der letzten Lebensphase. Wir – das ist das Behandlungsteam mehrere Berufsgruppen, die zusammen mit den Patienten und Angehörigen eine individuell angepasste Behandlung und Begleitung ermöglichen. Ganz wichtig ist für uns dabei die Zusammenarbeit mit Psychologen, Therapeuten und der Seelsorge.

Dr. med. Thomas Demmer
Ltd. Arzt Palliativzentrum/ Facharzt für Anästhesiologie, Palliativmedizin, Notfallmedizin und Ernährungsmedizin

Kontakt
Zentrum für Palliativmedizin
Evangelisches Krankenhaus Oldenburg
Steinweg 13-17
26122 Oldenburg
Klinikmanagement
Nadine Kaczmarek und Lisa Backhaus
Station 41
Für ärztliche Kollegen und/oder medizinisches Personal:
KIM Mailadressen:
Zentrum für Palliativmedizin: pal-ztr@evkol.kim.telematik
Palliativambulanz: pal-amb@evkol.kim.telematik
Sprechzeiten
Nach vorheriger Terminvereinbarung
Telefon: 0441/ 236-2615
Fax: 0441/ 236-715
Stationen
Station 41
Telefon: 0441/ 236-3410
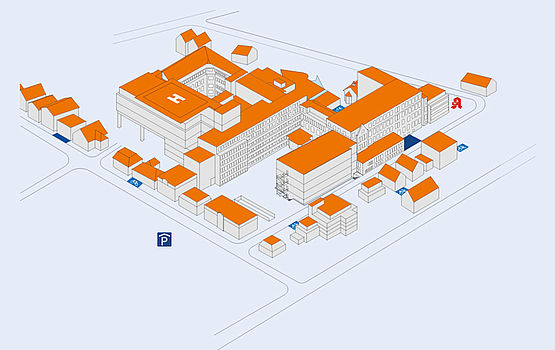
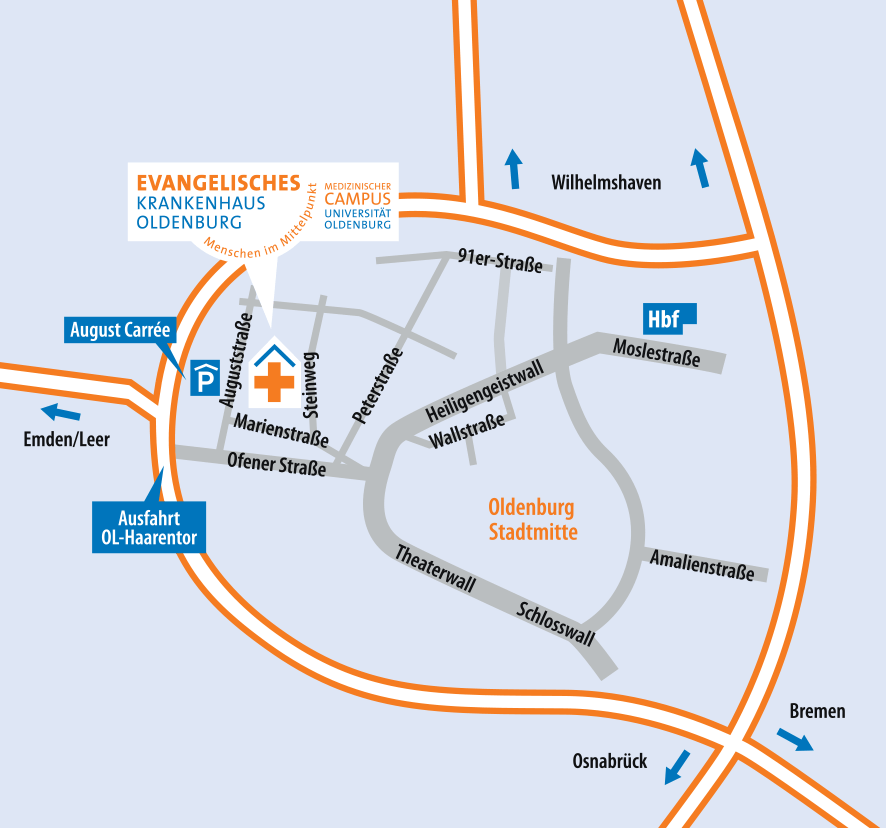
Lageplan
Das Evangelische Krankenhaus befindet sich in zentraler Lage unweit der Oldenburger Innenstadt. Unser Haus lässt sich sowohl zu Fuß, mit dem Rad als auch mit öffentlichen Verkehrsmittel erreichen. Wer mit dem Auto anreist, findet ausreichend Parkmöglichkeiten im Parkhaus August Carrée.
Bankverbindung und Angaben auf der Überweisung für Spenden an die Palliativstation
Empfänger: Evangelische Krankenhaus Stiftung Oldenburg
Bankverbindung:
Oldenburgische Landesbank
IBAN: DE 8028 0303 0087 86666 115
BIC: SORT DEH4 XXX
Vielen Dank, dass Sie der Palliativstation eine Spende zukommen lassen möchten.
Damit Ihre Spende auch richtig bei uns ankommt, bitten wir Sie folgende Angaben bei der Überweisung zu machen:
Zweck der Überweisung:
– Palliativstation
– Name des/der Patienten/in
Bei berechtigtem Interesse der Angehörigen der/des Verstorbenen teilen wir den Angehörigen die Spendernamen mit; falls Sie das für ihre Person nicht möchten, teilen Sie uns das bitte formlos mit.
Sollte Sie eine Spendenbescheinigung wünschen, sollten Sie dieses auch auf der Überweisung vermerken. Wir können Bescheinigungen nur ausstellen, wenn die Adresse des Spenders bekannt ist.
Bei Fragen können Sie sich gerne an unser Finanzmanagement wenden.
Ihr
Zentrum für Palliativmedizin
Evangelisches Krankenhaus Oldenburg
Veranstaltungen
Immer wieder bietet unser Haus Veranstaltungen mit medizinischem Hintergrund an. Die aktuellen Veranstaltungen finden Sie hier.
Unsere Leistungen & Kompetenzen
Hier finden Sie unser Angebotsspektrum auf einen Blick.
Unsere Experten und Team
Lageplan und Anfahrt
Das Evangelische Krankenhaus befindet sich in zentraler Lage unweit der Oldenburger Innenstadt. Unser Haus lässt sich sowohl zu Fuß, mit dem Rad als auch mit öffentlichen Verkehrsmittel erreichen. Wer mit dem Auto anreist, findet ausreichend Parkmöglichkeiten im Parkhaus August Carrée.