Startseite - Kliniken & Zentren - Gynäkologie und Geburtshilfe
Moderne gynäkologische und geburtshilfliche Behandlungsmethoden in der Klinik für Gynäkologie und Geburtshilfe
Klare Pluspunkte: Umfassende Leistungen in einer familiären Abteilung! Wir legen Wert auf eine individuelle, ganzheitliche, patientenorientierte Betreuung, verfügen über 44 Betten und bieten moderne gynäkologische und geburtshilfliche Behandlungsmethoden.
Kurze Wege: Unsere Patientenzimmer haben eine direkte Anbindung an die Funktionsräume und ermöglichen so die optimale ärztliche und pflegerische Versorgung. Eigene Operationssäle mit festem Stammpersonal und modernster Ausrüstung gewährleisten routiniert ablaufende Operationen und größtmögliche Sicherheit. Die stationäre und ambulante Versorgung ist 24 Stunden täglich gewährleistet. In den Spezialambulanzen können Sie Ihren individuellen Gesprächstermin vereinbaren.
Unsere Klinik ist Partner des Medizinischen Campus der Universität Oldenburg und bietet somit ein umfassendes Spektrum im Bereich der patientenbezogenen Lehre und Forschung sowie eine gemeinsame und vertrauensvolle Zusammenarbeit auf diesem Gebiet.

Dr. med. Hansjörg Augenstein
Chefarzt Gynäkologie und Geburtshilfe

Kontakt
Klinik für Gynäkologie und Geburtshilfe
Evangelisches Krankenhaus Oldenburg
Steinweg 13-17
26122 Oldenburg
Klinikmanagement
Gabriele Bümmerstede
Assistentin im Klinikmanagement
Andrea Behrens
Assistentin im Klinikmanagement
Kreißsaal
Diesen erreichen Sie natürlich rund um die Uhr:
Hebammensprechstunde - Anmeldung zur Geburt und Geburtsplanung
Terminvergabe montags bis freitags von 12:30 bis 14:00 Uhr
Telefonisch erreichbar unter 0441/ 236-7766
Stationen
Station 25 / Gynäkologie
Telefon:0441/ 236-3250
Station 26 / Geburtshilfe
Telefon:0441/ 236-3260
Kurse & Termine
Anmeldungen für die Intensivvorbereitungskurse werden unter der Telefonnummer 0441-777-9040 oder per E-Mail unter agnesostern@gmx.de von Frau Ostern angenommen.
Anmeldungen für die Geburtsvorbereitungskurse werden über die Hebammensprechstunde unter der 0441 / 236 - 7766 (Mo – Fr 12:30 bis 14:00 Uhr) angenommen.
Die Anmeldung für die anstehenden Kurse ist verbindlich und wir bitten Sie, den Platz entsprechend zeitnah abzusagen, sollte dieser nicht wahrgenommen werden können.
Grundsätzlich sollte der Geburtsvorbereitungskurs 3 Wochen vor dem errechneten Termin abgeschlossen sein.
Die Kurse werden als Präsenzveranstaltungen geplant.
Intensivkurse für Paare
- Samstag, den 10.02.2024 (09:00 bis 16:00 Uhr) und Sonntag, den 11.02.2024 (09:00 bis 12:00 Uhr)
- Samstag, den 02.03.2024 (09:00 bis 16:00 Uhr) und Sonntag, den 03.03.2024 (09:00 bis 12:00 Uhr)
- Samstag, den 13.04.2024 (09:00 bis 16:00 Uhr) und Sonntag, den 14.04.2024 (09:00 bis 12:00 Uhr)
- Samstag, den 04.05.2024 (09:00 bis 16:00 Uhr) und Sonntag, den 05.05.2024 (09:00 bis 12:00 Uhr)
- Samstag, den 01.06.2024 (09:00 bis 16:00 Uhr) und Sonntag, den 02.06.2024 (09:00 bis 12:00 Uhr)
- Samstag, den 06.07.2024 (09:00 bis 16:00 Uhr) und Sonntag, den 07.07.2024 (09:00 bis 12:00 Uhr)
- Samstag, den 03.08.2024 (09:00 bis 16:00 Uhr) und Sonntag, den 04.08.2024 (09:00 bis 12:00 Uhr)
- Samstag, den 31.08.2024 (09:00 bis 16:00 Uhr) und Sonntag, den 01.09.2024 (09:00 bis 12:00 Uhr)
- Samstag, den 12.10.2024 (09:00 bis 16:00 Uhr) und Sonntag, den 13.10.2024 (09:00 bis 12:00 Uhr)
- Samstag, den 02.11.2024 (09:00 bis 16:00 Uhr) und Sonntag, den 03.11.2024 (09:00 bis 12:00 Uhr)
- Samstag, den 30.11.2024 (09:00 bis 16:00 Uhr) und Sonntag, den 01.12.2024 (09:00 bis 12:00 Uhr)
Geburtsvorbereitungskurse für Paare (im August Carrée)
- Jeden Mittwoch vom 07.02. bis 20.03.2024 (19:30 bis 21:30 Uhr)
- Jeden Dienstag vom 02.04. bis 14.05.2024 (19:30-21:30 Uhr)
- Jeden Donnerstag vom 16.05. bis 27.06.2024 (19:30-21:30 Uhr)
- Jeden Donnerstag vom 22.08. bis 26.09.2024 (19:30-21:30 Uhr)
- Jeden Dienstag vom 03.09. bis 15.10.2024 (19:30-21:30 Uhr)
- Jeden Donnerstag vom 17.10. bis 28.11.2024 (19:30-21:30 Uhr)
- Jeden Mittwoch vom 23.10. bis 04.12.2024 (19:30-21:30 Uhr)
Rückbildung ohne Kind (in der Elternschule in der Marienstraße)
Anmeldungen an Nicola Melter unter der Telefonnummer 0441-683-5633 oder per Mail unter info@nicola-melter.de.
- Jeden Mittwoch, vom 17.07. bis 28.08.2024 (17:15-18:30 Uhr)
Kreißsaal-Infoabend
Wir bieten regelmäßig Infoabende für werdende Eltern an. Dabei haben Sie die Gelegenheit, sich mit einer unserer Hebammen und einem geburtshilflichen Oberarzt, einen Eindruck über unsere natürliche Geburtshilfe und weitere Angebote zu machen.
Die Infoabende finden jeweils am ersten und dritten Montag des Monats (außer Feiertags) um 19 Uhr statt. Es ist keine Anmeldung notwendig.
Ort:
Veranstaltungsraum der Elternschule (5. OG)
Marienstraße 11
26121 Oldenburg
Virtueller Rundgang durch den Kreißsaal
Wir nehmen Sie mit auf einen Rundgang durch unsere Räumlichkeiten der Wochenstation und des Kreißsaals. Hier können Sie sich einen Ein - und Überblick in und über unsere Räumlichkeiten verschaffen.
Weitere Informationen rund um die Geburtshilfe
Auf der Geburtenstation des Evangelischen Krankehauses Oldenburg stehen fünf Entbindungsräume und zwei Gebärwannen für Wassergeburten zur Verfügung. Des Weiteren stehen zwei Vorwehen- und ein Familienzimmer zur Verfügung, bei denen auch eine unterstützende Begleitperson mit verbleiben kann.
Wissenswertes zum Thema Zahlen & Fakten:
- 1649 Geburten (Stand 2021)
- Bei vaginalen Entbindungen ca. 16% Wassergeburten und ca. 60% in aufrechter Position
- Sectiorate 26%
- Dammschnittrate 4%
- Damm intakt 51%
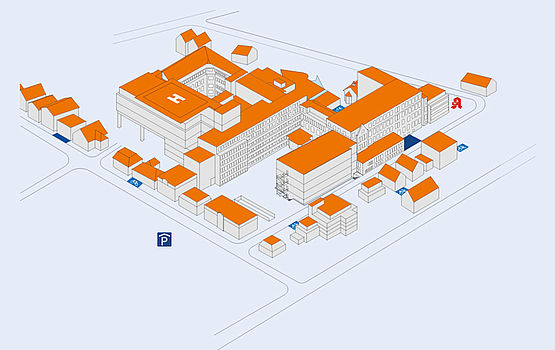
Lageplan
Das Evangelische Krankenhaus befindet sich in zentraler Lage unweit der Oldenburger Innenstadt. Unser Haus lässt sich sowohl zu Fuß, mit dem Rad als auch mit öffentlichen Verkehrsmittel erreichen. Wer mit dem Auto anreist, findet ausreichend Parkmöglichkeiten im Parkhaus August Carrée.
Unsere Leistungen & Kompetenzen in der Geburtshilfe
Hier finden Sie unser Angebotsspektrum auf einen Blick.
Unsere Leistungen & Kompetenzen in der Gynäkologie
Hier finden Sie unser Angebotsspektrum auf einen Blick.
Menschen im Mittelpunkt
„Bei uns gehören professionelle medizinische Behandlung und persönliche menschliche Betreuung immer ganz eng zusammen. Wir haben viel Erfahrung und viel Verständnis – für unsere Patientinnen und deren Angehörige.“
- Chefarzt Dr. med. Hansjörg Augenstein
Unsere Experten und Team
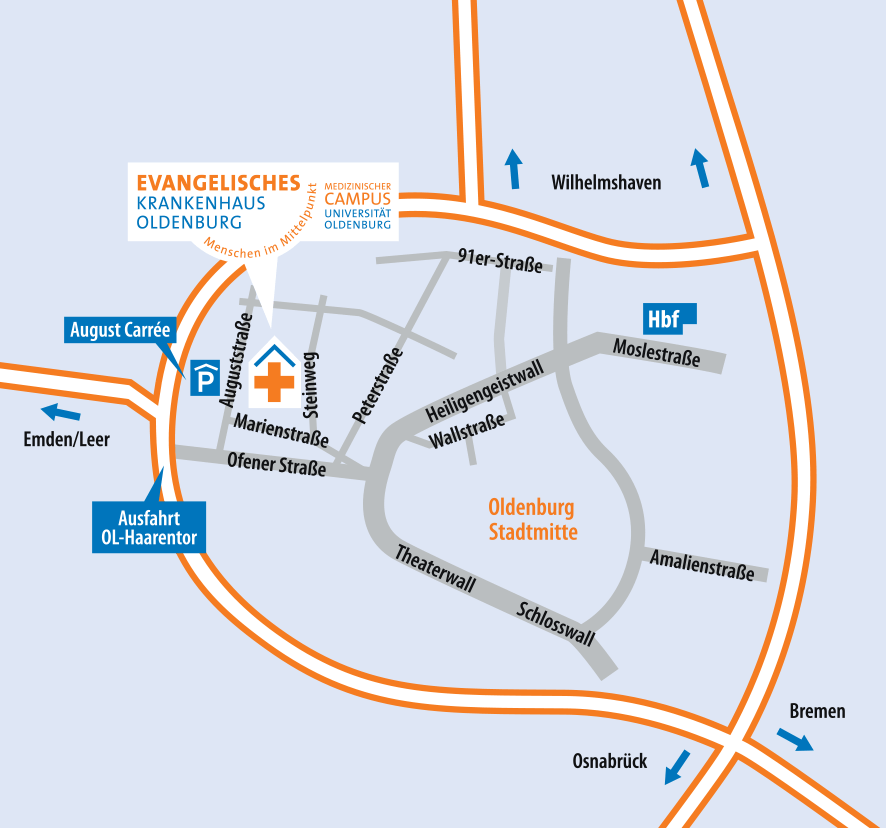
Lageplan und Anfahrt
Das Evangelische Krankenhaus befindet sich in zentraler Lage unweit der Oldenburger Innenstadt. Unser Haus lässt sich sowohl zu Fuß, mit dem Rad als auch mit öffentlichen Verkehrsmittel erreichen. Wer mit dem Auto anreist, findet ausreichend Parkmöglichkeiten im Parkhaus August Carrée.